Сетчатка глаза — очень важный элемент этого зрительного органа, который призван обеспечивать хорошее зрение .
Без сетчатки изображение не смогло бы преобразовываться и проектироваться. Проще говоря, человек не мог бы ничего видеть.
Поэтому вполне естественно, что если вы замечаете какие-либо симптомы болезни сетчатки, необходимо срочно начинать ее лечение .
Поэтому в этой статье мы рассмотрим, как осуществлять лечение народными средствами макулодистрофии сетчатки глаза.
Макулодистрофия сетчатки глаза – это недуг, который поражает центральную часть сетчатки глаза и приводит к ухудшению зрения .
В первую очередь становится меньше просвет сосудов в оболочке, которую подпитывает сетчатка. В результате этого ткани начинают ощущать существенный недостаток жизненно важных веществ, а также кислорода.
 Такие сбои в работе макулы провоцируют снижение зрения или даже его полную потерю. Чаше всего такие случаи происходят у пациентов старше 50 лет. Тогда такое заболевание называют возрастной макулодистрофией.
Такие сбои в работе макулы провоцируют снижение зрения или даже его полную потерю. Чаше всего такие случаи происходят у пациентов старше 50 лет. Тогда такое заболевание называют возрастной макулодистрофией.
Для начала необходимо разобраться, что собой представляет «макула» . Это светочувствительный элемент сетчатки, который располагается в ее центре.
Благодаря ей мы можем хорошо видеть все предметы, которые находятся у нас перед глазами. С помощью этого элемента мы можем также различать все цвета и их оттенки. А значит, в случае ее повреждения, человек не может нормально писать и читать.
Состав макулы — это светочувствительные клетки . Они очень «чувствительны» и не застрахованы от всевозможных повреждений.
Также патология может проявляться в обоих глазах, причем процесс проходит неравномерно, поэтому определить, что болезнь наступила, можно далеко не сразу.
Заболевания сетчатки глаза значительно ухудшают качество нашей жизни, но при этом болями не беспокоят .
Замечено специалистами, что у женщин данная патология проявляется гораздо чаще. Кроме того, в большинстве случаев ее развитие происходит в уже преклонном возрасте.
Макулодистрофия сетчаки глаза
Причины заболевания
Хотя в современной медицине и выдвигаются разные версии о том, что именно провоцирует болезнь, глубинные настоящие ее причины на данное время остаются невыясненными.
Точно известно следующее: одним из главных факторов, влияющих на прогресс заболевания, является курение.
Все же определены следующие факторы, которые в значительной степени могут повлиять на возникновение и прогрессирование макулодистрофии сетчатки глаза:
- возраст: люди старше 70 лет рискуют заболеть на 30% больше других;
- в следствии наследственной предрасположенности риск заболеть повышается до 50%;
- образ жизни: малоподвижность, курение, злоупотребление пребыванием на солнце (ультрафиолетом);
- привычки в питании, а конкретно, недостаток зеаксантина и лютеина;
- сильная близорукость;
- заболевания сердечно-сосудистой системы, особенно гипертония, инсульт, инфаркт миокарда и стенокардия;
- атеросклероз и сопутствующая ему закупорка микрососудов, в результате чего образуются рубцы, а они и создают темные пятна, понижающие зрение;
- диабет и ожирение;
- некоторые виды лекарственных препаратов;
- цитомегаловирус.
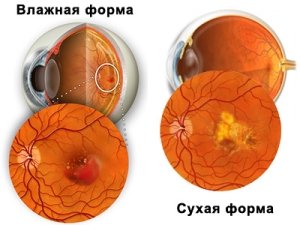
На данном этапе времени специалисты выделяют две формы макулодистрофии глаза: сухая и влажная
. У каждой из них свои особенности.
Как правило, первый тип болезни диагностируется гораздо чаще, чем второй, но при этом лечить его труднее.
Существует еще одна форма этой патологии — сенильная макулодистрофия . Ее можно охарактеризовать так: кровеносные сосуды глаза становятся более хрупкими и тонкими.
В таком случае питание глаза заметно ухудшается, а эффективность макулы уменьшается.
Диагностика заболевания
Данная процедура совершенно не трудная . Однако необходимо, чтобы проводил ее специалист-офтальмолог, поскольку при этом он будет использовать различные методики и аппараты.
Например, врачу необходимо сделать обязательный осмотр дна глаза для уточнения диагноза. В этом случае врач применяет специальные капли, чтобы расслабить и расширить зрачок.
Также во время обследования используется сетка Амслера и флюресцентная ангиография. Хороших результатов можно достичь, если использовать компьютерные методики определения диагноза.
Стандартное время процедуры осмотра составляет примерно 15 минут.
 Возрастная макулодистрофия, страдают которой только пожилые пациенты, проявляется в виде ухудшения центрального зрения.
Возрастная макулодистрофия, страдают которой только пожилые пациенты, проявляется в виде ухудшения центрального зрения.
Развивается искажение предметов, прямые линии кажутся изогнутыми .
Возникновение возрастной макулодистрофии не сопровождено болями, однако пациенты часто жалуются на излишнюю чувствительность к свету, отмечают трудности при распознавании лиц и чтении.
На поздней стадии центральной дистрофии глаза на сетчатке возникает темное пятно . В результате этого пациент плохо видит, вождение автомобиля доставляет сложности, нелегко читать и писать, в особенности при слабом освещении.
О развитии макулодистрофии также свидетельствует плохое различие цветов .
Поскольку данный недуг в отличие от многих иных не проявляется в виде болевых ощущений, часто макулодистрофия на протяжении долгого периода времени остается необнаруженной, а лечение производится на поздних ее стадиях, когда зрение уже значительно ослабло.
Полная потеря зрения встречается довольно–таки редко, однако поскольку пациент плохо видит, он утрачивает трудоспособность .
 К традиционным методам лечения можно отнести оперативное и консервативное лечение.
К традиционным методам лечения можно отнести оперативное и консервативное лечение.
Подавляющее большинство специализированных медицинских учреждений начинают лечение макулодистрофии глаза именно с консервативных методов.
Так, пациенту назначают средства для укрепления стенок сосудов, антиоксиданты, иммуномодуляторы, витамины А, Е и группы В . Помимо этого, больному макулодистрофией потребуются препараты, уменьшающие отек сетчатки глаза.
Если же выявлена сухая форма недуга, в качестве лечения применяют низко интенсивную лазерную терапию . Используя лазер, в ходе процедуры удаляются друзы. Все же остроту зрения такая процедура возвратить не может.
Лазерная коагуляция – это эффективный метод, который используют при терапии влажной формы макулодистрофии. Данная процедура позволяет приостановить процесс кровоизлияния в глаз из сосудов. Кроме того, с помощью лазерной коагуляции можно замедлить процесс ухудшения зрения.
Существует еще один способ лечения влажной формы макулодистрофии, при котором лекарственное средство вводят внутривенно, а затем с помощью лазера активизируют его лечебное действие в глазах.
Высокоактивный составляющий компонент препарата способен оказывать необходимое воздействие на пораженные клетки, но при этом здоровые глазные клетки никак не деформируются. Продолжительность такой процедуры минимальна.
Врачи заявляют, что главной причиной развития макулодистрофии глаза является именно неправильное питание, поэтому одной из необходимых составляющих курса лечения называют здоровое сбалансированное меню, состоящее из здоровых продуктов.
 Ученые доказали, что люди, которые употребляют в пищу большое количество фруктов, овощей, в особенности шпината, зелени, салатов, листовой капусты, подвергаются макулодистрофии глаза гораздо реже, поскольку они напитали свой организм антиоксидантными витаминами А, С и Е
.
Ученые доказали, что люди, которые употребляют в пищу большое количество фруктов, овощей, в особенности шпината, зелени, салатов, листовой капусты, подвергаются макулодистрофии глаза гораздо реже, поскольку они напитали свой организм антиоксидантными витаминами А, С и Е
.
Рекомендуется при возможности регулярно есть чернику, принимать витамины при макулодистрофии сетчатки, поскольку комплексно они способны поддержать ее работоспособность. Не забывайте и о морковке, которую лучше заправить растительным маслом, поскольку так витамин А лучше усваивается.
Народная медицина советует в свой рацион включать зерновые и бобовые культуры.
 Рецепт №1
. Для его приготовления необходимо промытую и предварительно перебранную пшеницу разложить тоненьким слоем и залить водой. После того, как пшеница прорастет, ее следует еще раз промыть, а затем пропустить через мясорубку.
Рецепт №1
. Для его приготовления необходимо промытую и предварительно перебранную пшеницу разложить тоненьким слоем и залить водой. После того, как пшеница прорастет, ее следует еще раз промыть, а затем пропустить через мясорубку.
Пророщенную пшеницу рекомендуется хранить в холодильнике или же обычном прохладном месте в течении четырех дней. В лечебных целях следует каждое утро употреблять по 14 столовых ложек пшеницы, а с целью профилактики – по 4 — 7 столовых ложек.
Для того, чтобы как-то улучшить вкусовые качества пшеницы, к ней добавляют мед или ягоды.
Рецепт №2 . Его суть заключается в соблюдении несложной диеты. Как уже было сказано, питание при макулодистрофии сетчатки глаза должно включать в себя петрушку, сельдерей, укроп, шпинат, капусту — то есть любые зеленые овощи, а также листья крапивы и помидоры.
Не обойтись также и без фруктов, ягод, в особенности черники. Все дело в том, что данные продукты содержат в себе вещества, способствующие замедлению возрастного разрушения зрения.
Кроме этого, подобная диета поможет замедлить развитие уже существующей болезни.
 Рецепт №3
. Предназначен непосредственно для восстановления зрения. Для этого следует приготовить настой мумие с алоэ. Сделать это можно и в домашних условиях таким образом: 5 грамм очищенного мумие необходимо растворить в 100 граммах свежего сока алоэ.
Рецепт №3
. Предназначен непосредственно для восстановления зрения. Для этого следует приготовить настой мумие с алоэ. Сделать это можно и в домашних условиях таким образом: 5 грамм очищенного мумие необходимо растворить в 100 граммах свежего сока алоэ.
Хранить такое средство лучше на нижней полке в холодильнике. Перед его потреблением необходимо нагреть жидкость до комнатной температуры, а затем можно приступать к закапыванию глаза.
Делать это нужно два раза в сутки. Продолжительность лечения настоем мумие с алоэ составляет 14 дней, затем сделайте перерыв на 10 дней, а потом возобновите лечебный курс.
Также народная медицина предлагает использование этих двух не просто эффективных, но и очень вкусных рецептов при макулодистрофии глаза:
Восстановление зрения . Возьмите в равных частях (по 35 г) плодов черники и рябины красной, добавьте туда 1 чайную ложку меда, 35 г плодов облепихи (спелых), все ингредиенты смешайте. После этого состав готов к употреблению.
Принимайте его по 2 столовых ложки 3 раза на день: натощак утром, в обед или ужин перед принятием пищи. Курс лечения этим средством при макулодистрофии глаза составляет 1-1,5 месяца.
Улучшение зрения . Смешайте две предварительно очищенные измельченные морковки, 2 очищенных порезанных грецких ореха и 1 чайную ложку меда, тщательно перемешайте содержимое. Теперь смесь готова к употреблению без какой-либо нормы.
 . Для приготовления такого оздоровительного напитка нужно тщательно промыть под струей воды цельное зерно овса в объеме полулитра, замочить его в воде в подходящей емкости в течении 4 часов.
. Для приготовления такого оздоровительного напитка нужно тщательно промыть под струей воды цельное зерно овса в объеме полулитра, замочить его в воде в подходящей емкости в течении 4 часов.
После этого воду можете слить, зерно поместите в трехлитровую кастрюлю, которую необходимо заполнить до верха чистой водой и на медленном огне довести смесь до кипения. Проваривать зерно рекомендуется в течение получаса.
Полученный отвар процедите с помощью марлевой салфетки и поместите в стеклянной емкости в холодильник. Овсяный отвар следует принимать предварительно подогрев, ежедневно до 5 стаканов.
Для улучшения вкусовых качеств лечебного напитка можно добавлять к нему перетертые ягоды черники, черноплодной рябины, черной смородины и чайную ложку меда.
Для того, чтобы укрепить сетчатку глаза, также рекомендовано употреблять настой календулы, который лучше приготовить в домашних условиях .
Для этого в 200 миллилитрах кипятка заварите 1 столовую ложку цветков этого растения и оставьте настаиваться на протяжении 15-ти минут. Затем необходимо настой остудить до комнатной температуры, процедить через марлю и принимать три раза в сутки по 50 мл.
Параллельно с приемом внутрь очень полезно закапывать непосредственно в глаза по 2 капли настойки календулы. Курс такого лечения составляет полгода.
 . Суть данной методики заключается в том, что слюна, которая вырабатывается пиявками, содержит в себе большое количество полезных веществ, снижающих воспаление, понижающих давление (в том числе внутриглазное), снижающих болевой синдром, а также улучшающих кровообращение.
. Суть данной методики заключается в том, что слюна, которая вырабатывается пиявками, содержит в себе большое количество полезных веществ, снижающих воспаление, понижающих давление (в том числе внутриглазное), снижающих болевой синдром, а также улучшающих кровообращение.
Однако есть предостережение: использовать пиявки самостоятельно, без необходимого контроля специалиста, категорически запрещено!
Применение тмина при макулодистрофии сетчатки глаза . Для приготовления целебного отвара необходимо залить одну ложку растения станом кипятка и оставить вариться на несколько минут на огне.
Затем к отвару тмина нужно добавить 1 чайную ложку василькового цвета и оставить остывать до комнатной температуры. Далее настой следует набрать в пипетку и закапать глаза: по 2 капли в каждый глаз, 2 раза в день, с утра и перед сном.
Козье молоко . Возьмите домашнее козье молоко, смешайте его напополам с чистой водой и наберите такую смесь в пипетку. Закапывайте по одной капле на каждый глаз в течении 1 недели дважды в день.
Использование чистотела . О лечебных свойствах чистотела известно людям с незапамятных времен.
Для приготовления целебного отвара ложку сухой травы чистотела залейте 100мл воды и поставьте вариться на огонь, пару минут прокипятите и дайте отвару остыть.
Затем процедите его и закапывайте им глаза: по 3 капли 3 раза в день в течении месяца.
Важную роль в здоровье глаз играют несложные профилактические меры, поскольку полностью избавиться от этого недуга достаточно нелегко.
Только лишь сам человек может управлять своим здоровьем. Так, качество и даже продолжительность жизни напрямую зависят от того, насколько осторожно и внимательно вы относитесь к здоровью и не пренебрегаете появившимися опасными симптомами.
Макулодистрофия, называемая также возрастной макулярной дистрофией (ВМД), объединяет в себе заболевания, имеющие различную этиологию, но оказывающие аналогичный поражающий эффект на макулу (участок сетчатки), а, следовательно, и на центральное зрение.
Что обозначают все эти термины? Сетчаткой называется внутренний слой в глазном яблоке, который состоит из рецепторов и нервных клеток, собирающих и передающих световые импульсы от глаза по зрительному нерву в мозг для расшифровки, что является основой нашего зрения.
Центральное зрение – это центральный участок видимого нами пространства. Именно центральное зрение обеспечивает нам способность различать форму и цвет предметов, а также мелкие детали.
Макула (жёлтое пятно) – центральный участок сетчатки, отвечающий за детальное и цветовое зрение, которое мы используем при чтении, письме, вдевании нитки в иголку, узнавании лиц. Она является высокоспециализированной частью нервной системы и глаза, в которой фоторецепторы воспринимают световые импульсы, а нейроны интерпретируют и передают эти сигналы чётко организованными и компактными. Это макула позволяет людям иметь высокую остроту зрения (1,0 или, как говорят, «единицу» и больше), а орлу с большой высоты находить маленького грызуна на земле.
Одной из основных причин развития макулодистрофии является дегенеративное изменение сосудов сетчатки, вследствие которого они перестают обеспечивать выполнение своих функций, что приводит к кислородному голоданию тканей сетчатки.
Самым большим фактором риска является возраст. Хотя ВМД встречается и в среднем возрасте, исследования показывают, что люди старше 60 лет, несомненно, в большей степени подвержены этому риску, чем в других возрастных группах. Например, крупное исследование показало, что около 2 процентов людей среднего возраста подвержены риску заболеть ВМД, но этот риск увеличивается почти до 30 процентов у тех, кто старше 75 лет.
К другим факторам риска относятся: - Курение. Общепризнано, что курение повышает риск развития ВМД. - Ожирение. Проведенные исследования показали связь между ожирением и прогрессированием ранней и промежуточной стадий ВМД в позднюю. - Раса. Люди с белым цветом кожи имеют гораздо больший риск потерять зрение из-за ВМД, чем афроамериканцы. - Отягощённая наследственность. Те, у кого ближайшие родственники имеют возрастную макулодистрофию, подвержены большему риску развития данной патологии. - Пол. Женщины, по всей видимости, подвержены большему риску, чем мужчины. - Генные мутации. ВМД в настоящее время широко признаётся генетически наследуемым заболеванием с поздним началом. В частности, наибольший риск развития данного заболевания имеется при наличии изменений в трех определенных генах, а именно: - ген CFH (хромосома 1); - гены BF(фактор комплемента B) и C2(компонент комплемента 2) (хромосома 6); - ген LOC (хромосома 10).
Американская академия офтальмологии отмечает, что выводы в отношении ВМД и факторов риска были противоречивы и зависели от методики исследования. Последовательно обоснованными в исследованиях являются только такие факторы риска, связанные с развитием заболевания, как возраст и курение.
Существуют две формы ВМД: «сухая» (неэкссудативная) и «влажная» (экссудативная).
До сих пор не найдено достаточно эффективных способов лечения «влажной» макулодистрофии. Применяющиеся методы лазерной хирургии, фотодинамической терапии и внутриглазных инъекций не могут предотвратить потерю центрального зрения у пациентов с «влажной» ВМД. Однако они способны помочь замедлить этот процесс, порой на довольно значительный срок.
При «сухой» форме макулодистрофии главная задача - не допустить перехода ранних форм болезни в позднюю. С этой целью многими специалистами рекомендуются прием витаминов и антиоксидантов, полноценное питание, защита глаз от ультрафиолетовых лучей солнцезащитными очками с UV-фильтром. Но радикальных методов лечения «сухой» ВМД на сегодняшний день также не существует.
Что такое Макулодистрофия
Макула в переводе с латыни означает "пятно", а дистрофия с греческого переводится как "нарушение питания". Желтое пятно - это центральная часть сетчатки, то есть внутренней, светочувствительной оболочки глаза. Свет, преломляясь в оптической системе глаза, фокусируется в желтом пятне, в так называемой центральной ямке, где миллионы колбочек превращают его в нервные сигналы, идущие в мозг. Центральная ямка - наиболее чувствительное место желтого пятна, а колбочки центральной ямки обеспечивают остроту зрения. Именно желтое пятно и нервы ямки обеспечивают нам самое острое центральное зрение, при помощи которого возможны чтение, письмо, вышивание - словом, работа, требующая различения мелких деталей.
Что провоцирует Макулодистрофия
Причина макулодистрофии - нарушение питания нервных клеток в желтом пятне сетчатки. Это связано, прежде всего, со склерозом сосудов и артериосклеротическими изменениями, а также нарушением кровообращения в капиллярах сетчатки в области желтого пятна. Вот почему возрастная макулодистрофия называется склеротической. Эта болезнь проявляется в пожилые годы, и она является наиболее распространенной причиной снижения зрения среди людей старше 60 лет.
Одной из главных причин заболевания можно назвать генетически обусловленный склероз сосудов. Если вам поставлен диагноз "макулодистрофия", то позаботьтесь о том, чтобы предупредить своих детей и внуков. Ведь они могли получить по наследству особенности вашего организма, особенности строения желтого пятна, которые повышают риск заболевания. Возраст. Иногда, конечно, макулодистрофия встречается и у людей среднего возраста, но, однако, чем человек старше, тем вероятнее возникновение этого заболевания. Статистические данные говорят следующее: в возрасте около 50 лет только 2% людей имеют шанс заболеть макулодистрофией. Эта цифра доходит до 30%, как только человек перешагнет возрастной рубеж 75 лет.
Половая принадлежность: у женщин риск заболеть макулодистрофией больше, чем у мужчин.
Вредные привычки (в частности, курение) и неправильное питание. Обратите внимание на статистику: курение увеличивает риск возникновения макулодистрофии втрое. Также вероятность развития этого заболевания больше у людей с высоким уровнем холестерина в крови.
Патогенез (что происходит?) во время Макулодистрофии
Из-за расстройства кровообращения в капиллярах происходит разрушение колбочек сетчатки. В конечной стадии болезни пациенту начинает мешать темное пятно перед глазом, которое затуманивает видение того, на что направлен взгляд. Темное пятно со временем становится больше в размерах и темнее, совсем заслоняя центральное зрение. Это происходит потому, что светочувствительные нервные клетки в центральной зоне сетчатки перестали нормально работать. Зрение ухудшается, так как за сетчаткой начинают расти новые кровеносные сосуды в направлении желтого пятна. Эти новообразованные сосуды имеют неполноценную, дефектную проницаемую стенку, которая способна пропускать кровь и внутриглазную жидкость к желтому пятну. Поражаются нервные клетки, и центральное зрение ухудшается очень быстро.
Симптомы Макулодистрофии
Для макулодистрофии (ее еще называют склеротической макулодистрофией) характерны дистрофические изменения в желтом пятне, из-за чего разрушаются нервные клетки, воспринимающие свет. Человек в результате этого постепенно теряет центральное зрение, но довольно свободно ориентируется в пространстве, потому что боковое зрение при макулодистрофии сохраняется. Полная слепота при этом заболевании наступает редко, но макулодистрофия ведет к затруднениям в чтении и письме, человек не может водить автомобиль или выполнять любую другую работу, которая требует полноценного центрального зрения.
Макулодистрофия бывает двух типов: сухая и влажная.
Так называемая сухая макулодистрофия встречается примерно у 90% заболевших. Сухая макулодистрофия довольно часто развивается сначала только на одном глазу. При этом невозможно предсказать, когда болезнь перейдет на второй глаз, и даже врач-офтальмолог не сможет точно ответить на этот вопрос.
Самым первым признаком сухой макулодистрофии является небольшое снижение зрения, которое особенно заметно при чтении. Становится необходим более яркий свет при кропотливой работе, которая требует различения мелких предметов. Те больные, у которых макулодистрофия развивается только на одном глазу (как у Анны Васильевны), часто очень долго не замечают ухудшения зрения - ведь с одним нормально видящим глазом можно читать и выполнять мелкую работу. Запомните: если у вас обнаружена сухая макулодистрофия, вы должны обследоваться у вашего врача, по крайней мере, один раз в год.
Влажная макулодистрофия. Почти все случаи невозвратимой потери зрения (90%) приходятся именно на эту форму заболевания, хотя она составляет только 10% от общего числа заболевших. Первым признаком начавшейся влажной макулодистрофии является то, что прямые линии начинают казаться волнистыми. Этот оптический эффект возникает потому, что из дефектных новообразованных сосудов жидкость протекает под желтое пятно. Эта жидкость расслаивает и смещает нервные клетки в желтом пятне, поэтому искривляется и искажается форма предметов, на которые смотрит больной.
Другой симптом влажной макулодистрофии - быстрое снижение зрения (в отличие, как вы помните, от медленного падения остроты зрения при сухой форме макулодистрофии).
Больному также мешает темное пятно в центре зрительного поля.
Лечение Макулодистрофии
Важно не откладывать лазерную хирургию, если врач рекомендует ее. После лазерной хирургии необходимо регулярное наблюдение у врача, чтобы своевременно заметить повторное протекание в стенках сосудов.
К каким докторам следует обращаться если у Вас Макулодистрофия
Макулодистрофия сетчатки
Макулодистрофия – группа заболеваний, при которых поражается и истощается центральная часть сетчатки глаза (макула) и, следовательно, нарушается центральное зрение. Возрастная макулодистрофия – самая распространенная причина потери зрения у людей старше 50 лет.
Степень нарушения зрения при макулодистрофии может быть разнообразной. В тяжелых случаях она может привести к полной потере центрального зрения, в результате чего любая активность, которая требует хорошего зрения (чтение, вождение автомобиля) становится невозможной. В более легких случаях может развиться лишь незначительное искажение зрения. Полной слепоты при макулодистрофии обычно не возникает, поскольку болезнь не захватывает периферическое зрение.
ПРИЧИНЫ МАКУЛОДИСТРОФИИ
Заболевание связано с нарушением функции макулы, которая отвечает за центральное зрение. Точная причина макулодистрофии не известна, но выделяют ряд факторов, способствующих ее развитию:
Возраст (риск в возрасте от 55 лет составляет 10%, от 75 лет – 30%)
Наследственная предрасположенность
Пол (женщины более склонны к макулодистрофии)
Раса (европейцы более подвержены макулодистрофии, чем афроамериканцы)
Ожирение или диета с высоким содержанием жиров
Недостаток витаминов и минеральных веществ
Сердечно-сосудистые заболевания
ВИДЫ МАКУЛОДИСТРОФИИ
Выделяют два вида макулодистрофии сетчатки глаза – сухую (без новообразованных кровеносных сосудов) и влажную (с новообразованием сосудов).
У 90% больных встречается сухая форма макулодистрофии. Ее причиной является старение и истончение ткани макулы, отложение в ней пигмента или же сочетание двух этих процессов. При сухой форме вокруг макулы из разрушающейся ткани откладываются желтые пятна (друзы ), также может развиться постепенное снижение центрального зрения.
Сухая макулодистрофия развивается в три стадии :
На ранней стадии в глазу может быть обнаружено небольшое количество друз малого или среднего размера. Нарушение зрения не наблюдается.
На промежуточной стадии появляется несколько друз среднего размера или одна большая, может отмечается искаженное пятно в центре поля зрения, больным требуется больше света для выполнения работ, связанных с напряжением зрения.
На выраженной стадии отмечается разрушение светочувствительных клеток и поддерживающей ткани в сетчатке. Пятно искаженного зрения в центре становится темнее и больше в размере. Значительно затрудняется работа, связанная с напряжением зрения.
Примерно в 10% случаев сухая макулодистрофия переходит во влажную форму. При ней в области макулы позади сетчатки образуются новые кровеносные сосуды, происходят кровоизлияния, приводящие к повреждению светочувствительных клеток. Отмирая, эти клетки образуют пятна в центре поля зрения.
Процесс образования новых кровеносных сосудов (неоваскуляризация ) связан с тем, что организм пытается воссоздать кровоснабжение и питание пораженного участка сетчатки, в результате чего возникает сеть сосудов. Однако вместо восстановления кровоснабжения макулы происходит образование рубцовой ткани, что приводит к потере центрального зрения.
Влажная макулодистрофия бывает двух типов :
При скрытой макуложистрофии новообразование сосудов под сетчаткой и кровоизлияния не очень выражены, поэтому центральное зрение нарушается не так сильно.
При классической макулодистрофии кровеносные сосуды и образования рубцовой ткани более выражены, поэтому центральное зрение нарушено сильнее.
СИМПТОМЫ МАКУЛОДИСТРОФИИ
Начальная стадия болезни (сухая макулодистрофия) обычно развивается постепенно и безболезненно, сопровождаясь следующими симптомами:
Затруднения при чтении и работе, требующей четко видеть мелкие детали
Необходимость более яркого освещения при чтении
Затруднения адаптации в темноте (когда из освещенной комнаты человек входит в темную)
Затуманивание зрения
Искажение печатного текста
Трудности в распознавании лиц
Слепое пятно в поле зрения
Галлюцинации
Данные симптомы могут развиваться сначала только на одном глазу, поэтому часто на них не обращают внимание.
При влажной макулодистрофии может произойти резкая потеря центрального зрения. К вышеперечисленным симптомам добавляется искажение прямых линий и постепенно увеличивающееся слепое пятно.
ДИАГНОСТИКА МАКУЛОДИСТРОФИИ
Макулодистрофия сетчатки глаза диагностируется на офтальмологическом осмотре, при этом выслушиваются жалобы пациента и проводится осмотр глазного дна (офтальмоскопия), флюоресцентная ангиография (исследование сосудов сетчатки), определение полей зрения и тест с решеткой Амслера (на наличие искажений).
ЛЕЧЕНИЕ МАКУЛОДИСТРОФИИ
При начальной стадии макулодистрофии применяется медикаментозное лечение с целью остановки дальнейшего ее прогрессирования: средства для укрепления кровеносных сосудов глаза, улучшения обменных процессов в сетчатке, витамины.
Эффективным методом лечения влажной макулодистрофии является внутриглазное введение препарата Луцентис, который вводится в полость глаза и подавляет активность и рост новообразованных сосудов и отек сетчатки, приводя не только к стабилизации, но и к улучшению зрения. Обычно делается 5 инъекций в год, курс лечения продолжается 2 года.
В некоторых случаях при влажной макулодистрофии проводят лазерную коагуляцию сетчатки, благодаря чему блокируют кровотечение из новообразованных сосудов.
ПРОФИЛАКТИКА МАКУЛОДИСТРОФИИ
Следите за своим питанием, оно должно быть сбалансированным и содержать необходимые глазам витамины.
Откажитесь от вредных привычек, в частности, от курения.
Проверьте организацию своего рабочего места и правильность освещения. особенно при работе, требующей зрительного напряжения, чтении.
Пользуйтесь солнцезащитными очками при ярком солнце.
Регулярно (1-2 раза в год) посещайте офтальмолога.
Макулодистрофия сетчатки является самой частой причиной потери остроты зрения у людей старше 60 лет.
Что такое макула?
Макула - это центральная часть светочувствительного слоя глаза - сетчатки. Для зрения макула очень важна, за счет нее мы видим предметы, находящиеся непосредственно перед нашими глазами, т.е. с помощью макулы мы читаем и пишем. Также макула дает нам возможность различать цвета.
Макула состоит из нежных, светочувствительных клеток. В результате некоторых процессов эти клетки могут повреждаться, такое состояние называется «макулодистрофия сетчатки». Если макулодистрофия развивается в пожилом возрасте, ее называют «сенильная (старческая) макулодистрофия сетчатки».
Виды макулодистрофии сетчатки
Офтальмологи классифицируют макулодистрофию на два вида: «влажную» и «сухую».
«Сухая» макулодистрофия сетчатки встречается чаще. Она развивается очень медленно, вызывая потерю центрального поля зрения. В настоящее время лечить сухую макулодистрофию врачи еще не умеют.
«Влажная» макулодистрофия встречается примерно в 10%. Причина ее развития - образование новых кровеносных сосудов за сетчаткой (такой процесс называется «неоваскуляризацией»). Новые сосуды получаются хрупкими и проницаемыми для крови, а это ведет к появлению кровоизлияний, образованию соединительной ткани и, в итоге - к потере зрения. «Влажная» макулодистрофия развивается быстро, на ранних стадиях ее можно лечить.
Обычно макулодистрофия сетчатки поражает оба глаза, но часто один глаз начинает терять зрение намного раньше другого - в таком случае пациент может не заметить начало болезни сразу, т.к. один глаз компенсирует потерю функции второго.
Макулодистрофия не вызывает боли и редко приводит к полной слепоте, т.к. поражется только центральное поле зрения. Макулодистрофия является самой частой причиной потери остроты зрения у людей старше 60 лет, как уже было сказано.
Что вызывает макулодистрофию?
В настоящее время точная причина малокудистрофии неизвестна. Ниже приведен список факторов, которые повышают риск развития макулодистрофии:
Симптомы макулодистрофии
На ранних стадиях макулодистрофии пациенты отмечают ухудшение центрального зрения, предметы выглядят искаженно, а прямые линии кажутся изогнутыми. Развитие симптомов может быть постпенным (в течение нескольких месяцев) или быстрым. Иногда появляется резкая чувствительность к свету. Болей не бывает.
На поздних стадиях больные жалуются на черное пятно в центральной части поля зрения, затрудняющее чтение, вождение автомобиля и работу с мелкими предметами.
Как диагностируется макулодистрофия?
Обычно диагноз трудностей не представляет, так как симптомы достаточно характеры. Для подтверждения диагноза офтальмологи проводят осмотр глазного дна, определение полей зрения и другие тесты, например, флюоресцентную ангиографию и тест с решеткой Амслера.
Лечение макулодистрофии
В некоторых случаях влажной макулодистрофии показана фотодинамическая терапия, с помощью которой врачи замедляют рост новых сосудов.
Лечение сухой макулодистрофии
В настоящее время эффективное лечение для этой формы макулодистрофии еще не разработано, однако было показано, что правильное питание, включение в рацион большого количества свежих овощей и фруктов, витамины А и Е, являющиеся антиоксидантами, могут замедлить или даже предотвратить развитие болезни.
Профилактика
Для самостоятельной диагностики можете воспользоваться решеткой Амслера.
Как пользоваться решеткой Амслера? Если обычно носите очки - наденьте их. Закройте один глаз. Пристально смотрите на центральную точку с расстояния вытянутой руки. Продолжая не отрываясь смотреть на центральную точку, медленно приближайте лицо к монитору, пока один из красных овалов не исчезнет из бокового поля зрения (обычно на расстоянии 20–30 см). Во время приближения взгляд от центральной точки не отрывайте! Не забудьте проверить второй глаз!

Следующие статьи
- Межглазная асимметрия толщины сетчатки помогает распознать раннюю стадию первичной открытоугольной глаукомы
- Мнение канадских офтальмологов об использовании дополнительной и альтернативной медицины в лечении глаукомы
Дистрофия сетчатки глаза - это заболевание, при котором происходят дистрофические изменения в желтом пятне. Поражаются фоторецепторы-колбочки, воспринимающие свет, и человек постепенно теряет центральное зрение. Название заболевания происходит от двух слов: макула - пятно - и дегенерация (дистрофия) - нарушение питания.

Строение глаза.
Развитие дистрофии сетчатки глаза связано с атеросклеротическими изменениями сосудов хориокапиллярного слоя глазного яблока. Нарушение кровообращения в хориокапиллярах, которые, по сути, являются единственным источником питания макулярной области на фоне возрастных изменений в сетчатке глаза, могут служить толчком для развития дистрофического процесса. Механизм развития атеросклеротических изменений в сосудах глаза такой же, как и в сосудах сердца, головного мозга и других органов. Предполагается, что это нарушение связано с генетически обусловленным склерозом сосудов, имеющих отношение к желтому пятну.
Огромное значение в развитии дистрофии сетчатки глаза имеет уровень макулярной пигментации. Макулярный пигмент является единственным антиоксидантом сетчатки, который нейтрализует действие свободных радикалов и ограничивает голубой свет, фототоксически действующий на сетчатку.

Глазное дно: 1.- желтое пятно; 2- диск зрительного нерва; 3- артерия; 4 - вена.
Многочисленные исследования последних лет выявили наследственный характер дистрофии сетчатки глаза. Дети родителей, страдающих этой болезнью, имеют высокий риск развития заболевания. Если вам поставлен этот диагноз, предупредите своих детей и внуков. Они могли получить по наследству особенности строения желтого пятна, повышающие риск возникновения болезни.

При возрастной макулярной дегенерации нарушается преимущественно центральное и цветовое зрение, поэтому первыми признаками заболевания являются снижение остроты зрения, нарушение цветовосприятия. В результате возникают трудности при чтении, письме, работе за компьютером, просмотре телевизионных передач, вождении машины и т.д. Периферическое зрение при возрастной макулярной дегенерации не изменяется, за счет чего больной свободно ориентируется в пространстве и справляется с решением бытовых повседневных задач. Больному становится необходим более яркий свет при чтении, письме и кропотливой работе. Очень часто люди долго не замечают ухудшения зрения - ведь с одним нормально видящим глазом можно читать и выполнять мелкую работу.
При дальнейшем развитии болезни перед больным глазом появляется пятно, искажение букв и линий, зрение резко ухудшается.
Чем человек старше, тем выше риск возникновения заболевания. Однако в последние годы наблюдается значительное «омоложение» этой болезни. По статистике, в возрасте около 50 лет могут заболеть макулодистрофией 2% людей. Эта цифра доходит до 30%, как только человек перешагивает возрастной рубеж 75 лет. Чаще возрастной макулярной дегенерацией страдают женщины.
Факторы риска возрастной макулодистрофии:
возраст (50 лет и старше);
пол (женщины болеют чаще, чем мужчины, в соотношении 3:1);
генетическая предрасположенность (наличие заболевания у родственников);
белый цвет кожи и голубая радужка
сердечно-сосудистые заболевания (артериальная гипертензия, атеросклероз сосудов головного мозга);
несбалансированное питание;
высокий уровень холестерина в крови;
избыточная масса тела, ожирение;
курение;
частый и длительный стресс;
дефицит витаминов и антиоксидантов в пище;
низкое содержание каротиноидов в желтом пятне;
облучение глаза ультрафиолетовой частью спектра солнечного света;
плохая экология.
-
При возрастной макулярной дегенерации жалобы на заметное снижение зрения появляются, как правило, лишь в поздних стадиях заболевания.
Выделяют две формы возрастной макулярной дегенерации: сухую и влажную. Сухая форма заболевания встречается примерно у 90% больных. В течение 5-6 лет она развивается вначале на одном глазу, а затем переходит на другой глаз. В макулярной области сетчатки появляются дистрофические изменения в виде мелкоочаговой диспигментации и светло-желтых очажков округлой или овальной формы. Резкого снижения зрения не происходит, но возможно искривление предметов перед глазами.
Дистрофия сетчатки (центральная макулодистрофия)
Обратите внимание:
Если у вас обнаружена сухая форма возрастной макулярной дегенерации, вы должны обследоваться у офтальмолога не менее одного раза в год. Осмотр сетчатки обоих глаз офтальмолог должен проводить обязательно в условиях расширенного зрачка.
Несмотря на то, что только у 10% людей имеется влажная форма макулодистрофии, 90% тяжелой потери зрения приходится именно на эту форму заболевания.
Потеря зрения происходит вследствие того, что в сетчатку начинают врастать новые кровеносные сосуды по направлению к желтому пятну. Эти новообразованные сосуды имеют неполноценные дефектные стенки, через которые начинает просачиваться кровь. Резко снижается зрение.
Одним из симптомов влажной формы возрастной макулярной дегенерации является ощущение искажения предметов перед больным глазом. Прямые линии больному начинают казаться волнистыми. Этот оптический эффект возникает от того, что в макулярной области возникает отек. При этом очень быстро снижается центральное зрение и перед глазом появляется дефект поля зрения в виде темного пятна.


Так смотрятся предметы при дистрофии сетчатки.
Если у вас появились искажения предметов перед глазом, пятно и вы почувствовали резкое снижение зрения, необходимо немедленно обратиться к врачу.
Часто больным возрастной макулодистрофией с сопутствующими сердечно-сосудистыми и неврологическими заболеваниями требуются консультации кардиолога и невропатолога.
ЛЕЧЕНИЕ . Для профилактики и лечения ранних стадий возрастной макулярной дегенерации первостепенное значение уделяется соблюдению здорового питания, снижению употребления продуктов с высоким уровнем холестерина и обязательной антиоксидантной защите макулы, которая включает прием каротиноидов (лютеина и зеаксантина) - пигментов красного, желтого или оранжевого цвета, встречающихся в растительных и животных тканях, а также минералов, цинка, селена, витаминов С, Е и антоцианозидов.
Лютеин и зеаксантин являются главными пигментами желтого пятна и обеспечивают естественную оптическую защиту зрительных клеток. Из 600 природных каротиноидов только два - лютеин и зеаксантин - обладают способностью проникать в ткани глаза. Лютеин поступает в организм с пищей, а зеаксантин образуется непосредственно в сетчатке из лютеина.
ЭТО НАДО ЗНАТЬ!
Источниками лютеина и зеаксантина являются яичные желтки, брокколи, бобы, горох, капуста, шпинат, салат, киви и т.д. Лютеин и зеаксантин также найдены в крапиве, морских водорослях и лепестках многих желтых цветов.
Учитывая «омоложение» данного заболевания, особое внимание следует обращать на его профилактику, которая включает:
обязательный курс приема внутрь лютеина, зеаксантина и антоцианозидов;
отказ от курения и богатой холестерином пищи;
защиту от прямого воздействия солнечных лучей (солнцезащитные очки, головной убор, тент и т.д.);
использование контактных линз, защищающих глаза от ультрафиолетового излучения;
коррекцию артериальной гипертонии;
регулярные осмотры сетчатки для выявления признаков прогрессирования заболевания (не реже 1 раза в год);
самостоятельный контроль зрительных нарушений с помощью сетки Амслера и при необходимости - обращение к офтальмологу.
Тест Амслера.
Для проведения этого теста используют "сетку Амслера" - лист бумаги в клетку с черной точкой в центре. Такой тест является неотъемлемой частью проверки состояния глаз, так как помогает выявить искажение зрения. Это особенно важно при влажной ВМД, которая поддается лечению на ранних стадиях (хотя при повреждении желтого пятна сетчатки сделать это практически невозможно).Тест довольно простой: посмотрите на точку в центре "сетки Амслера". Если линии рядом с точкой выглядят нечеткими, есть вероятность наличия ВМД. Если врач подозревает у вас влажную ВМД, скорее всего, вам придется пройти процедуру флюоресцентной ангиографии. Суть обследования заключается в следующем. В вену на предплечье вводится красящее вещество, которое в конце концов попадает в сетчатку вашего глаза. Специальный прибор позволяет проследить весь путь краски по кровеносным сосудам сетчатки.
Эта процедура помогает офтальмологу определить, можно ли лечить с помощью лазера поврежденные сосуды. Если стенки сосудов слишком истончены и имеется вероятность сильного кровотечения, то врач может рекомендовать оптические приспособления вместо лазерной хирургии. При ухудшении зрения оптика может вам помочь восстановить функции глаза, но не сможет полностью компенсировать потерю зрения.

Сетка Амслера .
«ЛЮТЕИН ФОРТЕ»

Для комплексного лечения ВМД, глаукомы, катаракты, осложненной миопии и в послеоперационном периоде, с целью скорейшего выздоровления.
Все входящие в состав препарата компоненты обеспечивают эффективную защиту и усиливают общее антиоксидантное действие, что способствует улучшению и стабилизации зрительных функций.
Особенности психологического состояния больных возрастной макулярной дегенерацией.
Неблагоприятный прогноз ухудшения зрения довольно часто сопровождается изменениями психологического состояния больных.
Когда человек впервые узнает о диагнозе после консультации у врача, а также в поздних стадиях заболевания при резком ухудшении зрения, он начинает беспокоиться о качестве жизни и испытывает страх. Иногда чувство страха приводит к ухудшению общего самочувствия и утрате интереса к жизни.
Чтобы избежать неблагоприятных психологических изменений в состоянии больного, ему необходимо как можно больше получать положительных эмоций.

Этому способствует нормализация психологического климата в семье; дыхательная гимнастика и прогулки на свежем воздухе; работа на приусадебном участке или даче (уход за растениями, животными, птицами); употребление в пищу свежих овощей и ягод, содержащих витамины, минеральные вещества, антиоксиданты (шпинат, морковь, сельдерей, кабачки, топинамбур, черника, брусника, черная смородина, шиповник, рябина и др.).
Дистрофия сетчатки глаза – это заболевание, при котором происходят дистрофические изменения в желтом пятне. Поражаются фоторецепторы-колбочки, воспринимающие свет, и человек постепенно теряет центральное зрение. Название заболевания происходит от двух слов: макула - пятно - и дегенерация (дистрофия) - нарушение питания.
Развитие дистрофии сетчатки глаза связано с атеросклеротическими изменениями сосудов хориокапиллярного слоя глазного яблока. Нарушение кровообращения в хориокапиллярах, которые, по сути, являются единственным источником питания макулярной области на фоне возрастных изменений в сетчатке глаза, могут служить толчком для развития дистрофического процесса. Механизм развития атеросклеротических изменений в сосудах глаза такой же, как и в сосудах сердца, головного мозга и других органов. Предполагается, что это нарушение связано с генетически обусловленным склерозом сосудов, имеющих отношение к желтому пятну.
Огромное значение в развитии дистрофии сетчатки глаза имеет уровень макулярной пигментации. Макулярный пигмент является единственным антиоксидантом сетчатки, который нейтрализует действие свободных радикалов и ограничивает голубой свет, фототоксически действующий на сетчатку.
Многочисленные исследования последних лет выявили наследственный характер дистрофии сетчатки глаза. Дети родителей, страдающих этой болезнью, имеют высокий риск развития заболевания. Если вам поставлен этот диагноз, предупредите своих детей и внуков. Они могли получить по наследству особенности строения желтого пятна, повышающие риск возникновения болезни.
При возрастной макулярной дегенерации нарушается преимущественно центральное и цветовое зрение, поэтому первыми признаками заболевания являются снижение остроты зрения, нарушение цветовосприятия. В результате возникают трудности при чтении, письме, работе за компьютером, просмотре телевизионных передач, вождении машины и т.д. Периферическое зрение при возрастной макулярной дегенерации не изменяется, за счет чего больной свободно ориентируется в пространстве и справляется с решением бытовых повседневных задач. Больному становится необходим более яркий свет при чтении, письме и кропотливой работе. Очень часто люди долго не замечают ухудшения зрения – ведь с одним нормально видящим глазом можно читать и выполнять мелкую работу.
При дальнейшем развитии болезни перед больным глазом появляется пятно, искажение букв и линий, зрение резко ухудшается.
Чем человек старше, тем выше риск возникновения заболевания. Однако в последние годы наблюдается значительное «омоложение» этой болезни. По статистике, в возрасте около 40 лет могут заболеть макулодистрофией 2% людей. Эта цифра доходит до 30%, как только человек перешагивает возрастной рубеж 75 лет. Чаще возрастной макулярной дегенерацией страдают женщины.
Факторы риска возрастной макулодистрофии:
- возраст (40 лет и старше);
- пол (женщины болеют чаще, чем мужчины, в соотношении 3:1);
- генетическая предрасположенность (наличие заболевания у родственников);
- белый цвет кожи и голубая радужка;
- сердечно-сосудистые заболевания (артериальная гипертензия, атеросклероз сосудов головного мозга);
- несбалансированное питание;
- высокий уровень холестерина в крови;
- избыточная масса тела, ожирение;
- курение;
- частый и длительный стресс;
- дефицит витаминов и антиоксидантов в пище;
- низкое содержание каротиноидов в желтом пятне;
- облучение глаза ультрафиолетовой частью спектра солнечного света;
- плохая экология.
При возрастной макулярной дегенерации жалобы на заметное снижение зрения появляются, как правило, лишь в поздних стадиях заболевания.
Выделяют две формы возрастной макулярной дегенерации: сухую и влажную.
«Сухая» форма ВМД с образованием «твердых» и «мягких» друз протекает обычно с небольшими функциональными и видимыми нарушениями. У большинства больных сохраняется достаточно высокая острота зрения (0,5 и выше).
Друзы следует рассматривать как «глазной» фактор риска развития неоваскуляризации при ВМД.
Формирование неоваскулярной мембраны
«Влажная» ВМД прогрессирует значительно быстрее, чем сухая, и практически всегда проявляется у тех людей, которые уже страдают «сухой» формой ВМД.
Симптомы «влажной» формы ВМД:
- Снижение остроты зрения (снижение остроты зрения может быть постепенным у больных с «сухой» формой и резкой - в случае «влажной»).
- Затруднение чтения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, ослабление контраста изображения.
- Выпадение отдельных букв или искривление отдельных строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
Более 90% случаев слепоты от ВМД связано с развитием так называемой «влажной» или экссудативной формы заболевания. Экссудативная форма ВМД характеризуется аномальным, патологическим ростом новообразованных сосудов , которые, беря начало из слоя хориокапилляров сосудистой оболочки, прорастают через дефекты мембраны Бруха под пигментный эпителий сетчатки и/или нейроэпителий. Специалисты-офтальмологи классифицируют эту ситуацию как формирование субретинальной (т.е. расположенной под сетчаткой) неоваскулярной мембраны .
Через стенку новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, начинает просачиваться плазма крови, под сетчаткой накапливаются отложения липидов и холестерина. Очень часто в результате разрыва новообразованных сосудов возникают кровоизлияния (обычно локальные, но в редких случаях довольно значительные по объему). Эти процессы приводят к нарушению питания сетчатки, стимулируют развитие фиброза (замещение соединительной тканью). Исходом экссудативной формы ВМД является формирование субретинального рубца. Над областью рубца сетчатка подвергается столь грубым изменениям, что становится не способной выполнять свои функции.
Возрастная макулярная дегенерация никогда не приводит к полной слепоте. Больной постепенно утрачивает центральное зрение, в центральной части поля зрения появляется темное пятно (абсолютная скотома). Периферическое поле зрения сохраняется, поскольку процесс затрагивает только центральную область сетчатки (макулу). Острота зрения в исходе процесса обычно не превышает 0,1 (одной строчки), больной видит «боком», «боковым зрением».
Так видит пациент терминальной стадии процесса привозрастной макулярной дегенерации.

Если у вас появились искажения предметов перед глазом, пятно и вы почувствовали резкое снижение зрения, необходимо немедленно обратиться к врачу.
ЛЕЧЕНИЕ
Обычные для современной офтальмологии способы лечения экссудативной формы ВМД включают лазеркоагуляцию, фотодинамическую терапию (ФТД), транспупиллярную термотерапию (ТТТ), а также удаление субретинальной неоваскулярной мембраны посредством хирургического вмешательства.
В связи с серьезностью проблемы ВМД в последние годы использование препаратов, ингибирующих эндотелиальный сосудистый фактор роста (VEGF) , позволяет рассчитывать на успешное лечение больных. Название этих препаратов: Авастин, Луцентис, Макуджен.
Авастин (Avastin) ингибирует связывание фактора роста эндотелиальных сосудистых тканей с его рецепторами Flt-1, KDR на поверхности эндотелиальных клеток, что влечет за собой снижение васкуляризации и угнетение роста мембраны.
Анатомический эффект от введения Авастина включает в себя утоньшение сетчатки в области макулы и стабилизацию субретинальной неоваскулярной мембраны. При флюоресцентной ангиографии аблюдается уменьшение экстравазации флюоресцеина.
Инъекция препарата в полость стекловидного тела практически полностью устраняет риск возникновения системных побочных эффектов из-за микродозировки, необходимой для точечного воздействия (доза в 400-500 раз меньше той, что применяется для введения в вену), и в то же время дает врачу возможность создавать желаемую концентрацию вещества в нужной области. 1,25 мг Авастина с помощью инъекции вводится в полость стекловидного тела с промежутком в три-четыре недели. Максимальный эффект, как правило, наблюдается уже после первых инъекций Авастина .
С началом использования данного препарата наметился положительный сдвиг в терапии экссудативной формы возрастной макулярной дегенерации.
Авастин является причиной значительного повышения остроты зрения у трети и более пациентов, а у половины всех пациентов острота зрения стабилизируется.
Lucentis® (Луцентис, ранибизумаб)
представляет собой антиген-связывающий фрагмент мышиного антитела к VEGF, полученный методом генной инженерии (рекомбинантный препарат). Являясь высокоспецифичной частью антитела к VEGF, молекула препарата Луцентис имеет низкий молекулярный вес и способна проникать через все слои сетчатки к объекту воздействия (блокирует рецепторы новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны).
Основываясь на положительных результатах клинических исследований, в июне 2006 года Луцентис был утвержден в США, как препарат для лечения хориоидальной неоваскуляризации, связанной с неоваскулярной (влажной) формой ВМД. Затем был разрешен для применения в странах ЕС. В России разрешен и зарегистрирован 16.06.2008г. (регистрационный номер ЛСР-004567/08) для лечения неоваскулярной (влажной) формы ВМД. Затем Решением Минздравсоцразвития РФ от 28.02.2011г. № 31-3-400730 разрешено использование препарата для лечения диабетического макулярного отека (ДМО).
Целью лечения является предотвращение дальнейшего ухудшения остроты зрения. Хотя многие пациенты отмечают повышение остроты зрения, препарат Луцентис не может восстанавливать части сетчатки, которые уже погибли в результате заболевания. Так же Луцентис не может предотвратить рецидив заболевания и дальнейшее ухудшение остроты зрения, как следствие рецидива.
Для профилактики и лечения ранних стадий возрастной макулярной дегенерации первостепенное значение уделяется соблюдению здорового питания, снижению употребления продуктов с высоким уровнем холестерина и обязательной антиоксидантной защите макулы, которая включает прием каротиноидов (лютеина и зеаксантина) - пигментов красного, желтого или оранжевого цвета, встречающихся в растительных и животных тканях, а также минералов, цинка, селена, витаминов С, Е и антоцианозидов.
Лютеин и зеаксантин являются главными пигментами желтого пятна и обеспечивают естественную оптическую защиту зрительных клеток. Из 600 природных каротиноидов только два – лютеин и зеаксантин – обладают способностью проникать в ткани глаза. Лютеин поступает в организм с пищей, а зеаксантин образуется непосредственно в сетчатке из лютеина.
ЭТО НАДО ЗНАТЬ!
Источниками лютеина и зеаксантина являются яичные желтки, брокколи, бобы, горох, капуста, шпинат, салат, киви и т.д. Лютеин и зеаксантин также найдены в крапиве, морских водорослях и лепестках многих желтых цветов.
Учитывая «омоложение» данного заболевания, особое внимание следует обращать на его профилактику, которая включает:
- обязательный курс приема внутрь лютеина, зеаксантина и антоцианозидов;
- отказ от курения и богатой холестерином пищи;
- защиту от прямого воздействия солнечных лучей (солнцезащитные очки, головной убор, тент и т.д.);
- использование контактных линз, защищающих глаза от ультрафиолетового излучения;
- коррекцию артериальной гипертонии;
- регулярные осмотры сетчатки для выявления признаков прогрессирования заболевания (не реже 1 раза в год);
- самостоятельный контроль зрительных нарушений с помощью сетки Амслера и при необходимости – обращение к офтальмологу.
Тест АМСЛЕРА (тест на определение макулодистрофии)
Наиболее простой и быстрый способ проверки центрального поля зрения (время на его проведение – 10-15 секунд). Выполняйте его регулярно (даже ежедневно) для оценки зрения и возможного появления первых симптомов возрастной макулярной дегенерации.
- Наденьте очки или контактные линзы (если Вы их обычно носите).
- Расположите сетку перед собой на расстоянии 20-30 см.
- Прикройте 1 глаз.
- Сосредоточив взгляд на центральной точке,не отрывая взгляд от центральной точки- оцените остальную часть сетки.
- Все ли линии сетки прямые и ровные?
- Все ли квадраты решетки одинакового размера?
- Нет ли зон, где рисунок искажается, затуманивается, обесцвечивается?

Оценка результатов:
В норме, при выполнении теста Амслера, видимое изображение должно быть одинаково на обоих глаза, линии должны быть ровные, без искажений, пятен и искривлений, что соответсвует норме. При обнаружении изменений - обратитесь к врачу-офтальмологу, т.к. это может свидетельствовать о паталогических процессах в центральных отделах сетчатки (макулодистрофии).
Помните о том, что тест Амслера не заменяет обязательных регулярных визитов к офтальмологу для пациентов старше 50 лет.
Заболевание выявляется при офтальмоскопии. Лечение осуществляется с помощью интравитреальных инъекций ингибитора VEGF, лазерной фотокоагуляции, фотодинамической терапии, подбора оптических приборов и пищевых добавок.
ВМД - это самая распространенная причина безвозвратной потери зрения среди. Она более распространена среди европеоидного населения.
Возрастная макулярная дегенерация (ВМД) - вовлекающее центральную зону сетчатки хроническое дегенеративное (дистрофическое) заболевание, которое поражает пигментный эпителий, хориокапиллярный слой в центральной зоне сетчатки.
Патофизиология возрастной макулярной дегенерации
Выделяют две ВМД:
- сухая (атрофическая) - в 90% случаев;
- влажная (экссудативная, или неоваскулярная) - в 10% случаев.
90% всех случаев слепоты у пациентов с ВМД наступает при влажной форме.
В результате сухой формы ВМД развиваются нарушения пигментации сетчатки, округлые желтые очаги (друзы), а также зоны хориоретинальной атрофии (т.н. географическая атрофия сетчатки). При этом рубцевания и отека сетчатки, кровоизлияний или экссудации в сетчатке не наблюдается.
Влажная ВМД (ВВМД) начинается так же, как и сухая. Затем под сетчаткой начинается хориоидальная неоваскуляризация. Отек диска зрительного нерва(ДЗН) или локальное кровоизлияние в этой области могут привести к его элевации и локальной отслойке пигментного эпителия сетчатки(ПЭС). В конечном итоге неоваскуляризация приводит к элевации и рубцеванию ДЗН.
Симптомы и признаки возрастной макулярной дегенерации
Сухая ВМД (СВМД) . Снижение ЦЗ обычно развивается медленно, не сопровождается болезненными ощущениями и, как правило, выражено не резко. На поздних стадиях могут возникать центральные слепые пятна (скотомы), которые могут становиться достаточно крупными. Поражение, как правило, двухстороннее.
- нарушение пигментации сетчатки,
- друзы,
- зоны хориоретинальной атрофии.
ВВМД . Для влажной формы ВМД характерна быстрая потеря зрения. В дебюте заболевания обычно наблюдаются нарушения, такие как центральные слепые пятна (скотомы) и нарушение восприятия формы и размеров предметов (метаморфопсия). Периферическое и цветовое зрение, как правило, не страдает, но без своевременного лечения у пациента может развиться полная слепота на один или оба глаза (способность к зрению, меньшая, чем 20/200). ВВМД обычно поражает только один глаз, поэтому клинические проявления, как правило, являются односторонними.
При офтальмоскопии выявляется следующее:
- субретинальное кровоизлияние в область ДЗН или рядом с ним;
- локальная элевация ПЭС;
- отек сетчатки;
- обесцвечивание пигментного эпителия;
- экссудаты в области ДЗН или вокруг него;
- отслойка ПЭС.
Это заболевание принято подразделять на «сухую» и «влажную» формы. «Сухая» (неэкссудативная) форма встречается наиболее часто. Этим термином чаще всего обозначают ранние проявления процесса - образование друз, нарушение пигментации (гипо- и гиперпигментацию). Для ранней стадии характерны мелкие друзы, изменения пигментации незначительны. Острота зрения чаще всего не снижена. В промежуточной стадии друзы становятся крупными, сливными, могут преобладать так называемые мягкие друзы. Зрение ухудшается. Именно такая клиническая картина свидетельствует о возможности перехода в позднюю стадию. Поздняя стадия ВМД - географическая атрофия (которую также относят к «сухой» форме) и хориоидальная неоваскуляризация.
«Влажная» форма ВМД, с маленькой долей в структуре данной патологии относительно невелика (менее 20%), и приводящая к резкому снижению зрительных функций: до 90% случаев снижения остроты зрения вследствие ВМД обусловлено именно проявлениями экссудативной формы. При этом в значительной степени ухудшается качество жизни пациентов, в частности утрачивается способность к чтению.
При первичном обследовании с подозрением на ВМД и при динамическом наблюдении таких больных кроме наилучшей корригированной остроты зрения и бинокулярного осмотра глазного дна с широким зрачком обязательно выполняют ОКТ. При подозрении на наличие «влажной» формы или при подозрении на ее прогрессирование следует произвести флюоресцентную ангиографию. Иногда последнее исследование дополняют ангиографией с индоцианином зеленым, позволяющей дифференцировать патологические изменения в хориоидее. При географической атрофии прогрессирование или стабилизацию процесса позволяет установить исследование аутофлюоресценции глазного дна. При необходимости документировать состояние сетчатки можно дополнить обследование фотографированием глазного дна на фундус-камере.
Диагностика возрастной макулярной дегенерации
Офтальмоскопия позволяет выявить обе формы заболевания. Флуоресцентная томография выполняется при подозрении на ВВМД. При ангиографии можно выявить зоны географической атрофии сетчатки.
Лечение возрастной макулярной дегенерации
Пищевые добавки для лечения сухой или односторонней ВВМД.
- Интравитреальные инъекции ингибитора VEGF.
- Симптоматическая терапия.
СВМД . Изменения, возникающие при сухой форме ВМД, необратимы, но ежедневный прием препаратов приводит к значительному улучшению среди пациентов с крупными друзами, нарушениями пигментации сетчатки, а также ее географической атрофией.
ВВМД . При односторонней ВВМД эффективно лечение, применяемое при сухой ВМД. Выбор тактики лечения зависит от размеров, локализации и вида неоваскуляризации. Интравитреальные инъекции (ранибизумаб, бевацизумаб и, иногда, пегаптаниб) позволяют улучшить зрение вблизи у трети пациентов. Иногда, наряду с этими препаратами, производится внутриглазная инъекция кортикостероидов (например, триамцинолона).
Лазерная фотокоагуляция патологических сосудов снаружи от центральной ямки может предотвратить значительную потерю зрения. В ряде случаев эффективна фотодинамическая терапия, разновидность лазерной терапии. Другие методы лечения, такие как транспупиллярная термотерапия и транслокация макулы, применяются редко.
Симптоматическая терапия . Пациентам с сильным снижением ЦЗ рекомендовано использование увеличительных стекол, корригирующих очков для чтения, широких компьютерных мониторов и телескопических линз. Также существуют специальные компьютерные программы, способные увеличивать размер шрифта либо же зачитывать текст вслух.
В ранней стадии ВМД применение комбинации антиоксидантных витаминов и микроэлементов, как было доказано, не снижает темп прогрессирования в промежуточные стадии.
При промежуточной стадии ВМД исследование AREDS продемонстрировало положительный эффект от приема антиоксидантов. Так, было показано, что комбинированная терапия антиоксидантными витаминами, препаратами цинка и меди снижает развитие ВМД. Такая комбинированная терапия также на 19% снижает риск потери зрения. Однако монотерапия препаратами цинка или антиоксидантами к статистически достоверному снижению риска развития поздней стадии ВМД. В этом КИ была выработана формула витаминно-минерального комплекса для назначения при промежуточной стадии ВМД. В проведенном впоследствии исследовании AREDS 2 эта формула была скорректирована: было доказано, что β-каротин можно заменить на оказавшиеся даже более эффективными каротиноиды лютеин и зеаксантин. Комбинированная терапия антиоксидантными витаминами, каротиниодами и микроэлементами эффиктивна. Повторное обследование после начала терапии показано через 6-24 мес при отсутствии симптомов; при появлении новых симптомов, указывающих на ХНВ, необходимо незамедлительное обследование.
Лечение экссудативной возрастной макулярной дегенерации
Препаратами первого выбора для лечения экссудативной (неоваскулярной) ВМД являются антиангиогенные средства (ингибиторы VEGF). Единственным зарегистрированным в России представителем класса ингибиторов VEGF является ранибизумаб (Луцентис), который применяется в виде интравитреальных инъекций.
Проводились также рандомизированные КИ по изучению эффективности интравитреального введения глюкокортикоидов или антиангиогенных препаратов в различных комбинациях с фотодинамической терапией. Результаты 12-месячного наблюдения в рамках КИ DENALI и MONT BLANC показали отсутствие преимуществ комбинированной терапии вертепорфином и ранибизумабом по сравнению с монотерапией ранибизумабом. В нашей стране в настоящее время фотодинамическая терапия не производится в связи с отсутствием регистрации вертепорфина.
Естественно нельзя забывать и об использовании лазерных технологий в лечении макулярного отека вызванного ВМД, СД, нарушениями проходимости вен сетчатки и другими заболеваниями. Однако обсуждение этих важных вопросов не входит в рамки данного руководства.
Пациентам следует регулярно проводить биомикроскопию глазного дна. Пациентов после инъекций ранибизумаба следует обследовать приблизительно через 4 нед. Дальнейшее наблюдение зависит от клинических проявлений и мнения лечащего офтальмолога.
Инъекции ранибизумаба могут приводить к осложнениям, частота которых невелика: развитию эндофтальмита (<1,0% за 2 года в исследовании MARINA; <1,0% за 1 год в исследовании ANCHOR), отслойке сетчатки (<0,1 %), травматическому повреждению хрусталика (0,1% случаев за первый год после лечения).
Типичные ошибки в терапии возрастной макулярной дегенерации
- По данным КИ AREDS и AREDS 2, применение комбинации антиоксидантных витаминов, каротиниодов и микроэлементов не снижает темп прогрессирования ранних стадий в промежуточные стадии ВМД. Следовательно, в ранней стадии ВМД их применение нецелесообразно.
- При географической атрофии или при наличии дисковидного рубца назначение таких препаратов также не даст эффекта.
- При назначении препаратов, соответствующих рекомендациям AREDS, должен быть оценен риск увеличения побочных эффектов. Так, курильщикам целесообразно избегать приема β-каротина (из-за имеющихся данных об увеличении частоты рака легкого у курящих или даже ранее куривших). Более целесообразно назначать комбинированные препараты, в составе которых вместо β-каротина присутствуют лютеин и зеаксантин (подтверждено AREDS 2).
- При экссудативной ВМД современным «золотым стандартом» является назначение ингибиторов VEGF, также возможно проведение лазерного и комбинированного лечения. Ошибочен отказ от современной патогенетической терапии и проведение «паллиативной терапии» препаратами, использование которых не оправдано в связи с отсутствием доказательной базы.
- Пациентам с влажной формой ВМД, получающим лечение ингибиторами VEGF, необходимо проводить ежемесячный контроль остроты зрения и состояния сетчатки по данным биомикроофтальмоскопии и ОКТ. Возобновлять ежемесячные инъекции следует при наличии признаков активности ХНВ. Неоправданное увеличение интервала между контрольными визитами связано с повышенным риском безвозвратного снижения центрального зрения у этой категории пациентов.
